Folyamatosan fejlődik az orvostudomány, egyre több technika és módszer lát napvilágot, amik a gyógyulás felgyorsíthatják, de nem feledkezhetünk meg egy fontos tényezőről:
A felépülésbe vetett hitünkről.
Sok olyan esetről hallunk, amikor súlyos betegségből gyógyult fel valaki, csupán a gyógyulásba vetett hite által.
A betegséghez való hozzáállásunk, a felépülésbe vetett hitünk, az egyik legfontosabb komponense a gyógyulásnak.
Ha az agyunk elkezd “meggyógyulni”, akkor a tüneteink is gyorsan megszűnnek.
Ezt az öngyógyító folyamatot úgy pozitív (placebó hatás), mint negatív (nocebó hatás) irányba is befolyásolhatja:
- egy korai MR felvétel, egy katasztrófának beállított diagnózis
- egy nem megbízható cikk olvasása
- ahogyan az orvosunk, gyógytornászunk elmagyarázza a problémánkat
Több tanulmány számol be arról, hogy a korai MR felvétel nagyban befolyásolja az állapot kimenetelét és szövődményeket okozhat.
Ők lassabban jönnek rendbe és anyagilag is kétszer annyit költenek kezelésre, mint akik nem készítenek MR felvételt. [1] [2] [3]
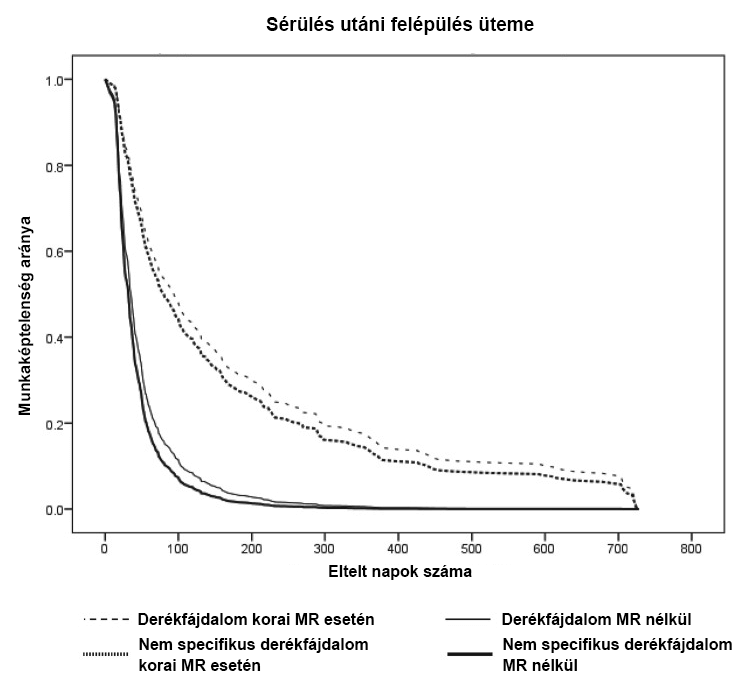
Az MR alapján megtervezett kezelés nem a tünetekre épít, ezért a felépülés is tovább tarthat. Sőt, a felvétel nem megfelelő magyarázata, az interneten olvasottak ronthatnak a páciens állapotán.
A szavak ereje
A placebo hatás pozitív változást eredményez, csupán a kezelés hatékonyságába vetett hitünk miatt, míg a nocebo hatásnál a negatív kimenetelre való várakozás a tünet súlyosbodásához vezethet. Kiválthatja egy kedvezőtlen diagnózis, vagy ha a beteg nem hisz a kezelésben.
Ha nem megbízható forrásból értesülünk állapotunkról, akkor ez nocebo hatást válthat ki. Hiszünk az olvasott cikkben, vagy orvosunk szakértelmében és minden képzeletünkkel azon fáradozunk, hogy beigazoljuk.
A szóbeli instrukciónak mind placebó, mint nocebó hatása ismert.
Amit gyógytornászként, orvosként mondunk, kihatással van a páciens állapotára!
{BANNER}
Placebo és nocebo a gyakorlatban
Egy 2017-es tanulmányban két csoportra osztották a jelentkezőket.
Mindkét csoportnak két napig fájdalomcsillapító gyógyszert adtak, majd a harmadik napon:
- Az egyik csoport gyógyszerét placebóra cserélték és elmondták, hogy a szernek fájdalomcsillapító hatása van. A csoport tagjainál egy erős fájdalomcsillapító, placebó hatás aktiválódott.
- A másik csoport szintén placebo gyógyszert adtak és azt mondták, hogy a gyógyszernek hiperalgéziás (fokozott fájdalomérzékenység) hatása van. Ez az információ ellenkező hatást váltott ki és fokozott fájdalomérzékenységet idéztek elő. [7]
Hogyan működik?
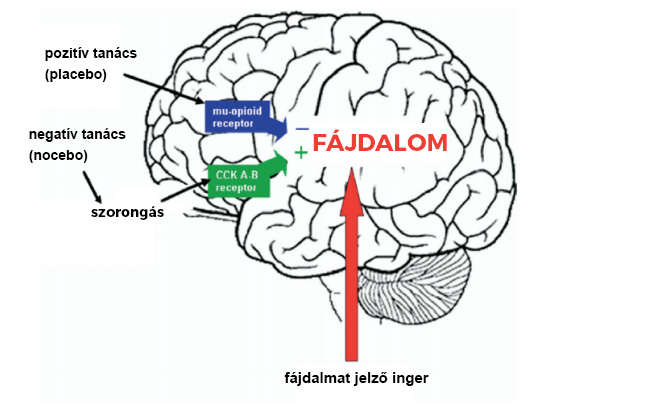
- A pozitív tanács az agyban aktiválja az opioid ingerületátvitelt, felszabadul a dopamin, gátolva a fájdalmat.
- A negatív tanács aggodalmat és szorongás vált ki, ezáltal aktiválva a CCK (Cholecystokinin) receptorokat, ezáltal növelve a fájdalomérzetet.
Ezen hatások anatómiailag és fiziológiailag magyarázható folyamatok. [3]
Jó és rossz megközelítés az orvos-páciens kommunikációban
Láthatjuk, hogy a szavaknak milyen nagy az erejük és mekkora a felelőssége az orvosnak, gyógytornásznak, masszőrnek, edzőnek, hogy hogyan és mit közölnek a beteggel.
Ha valaki bejön a rendelőbe, fáj a dereka, megnézzük az MR leletét és látjuk, hogy van egy gerincsérve, akkor két féle képpen fogalmazhatunk:
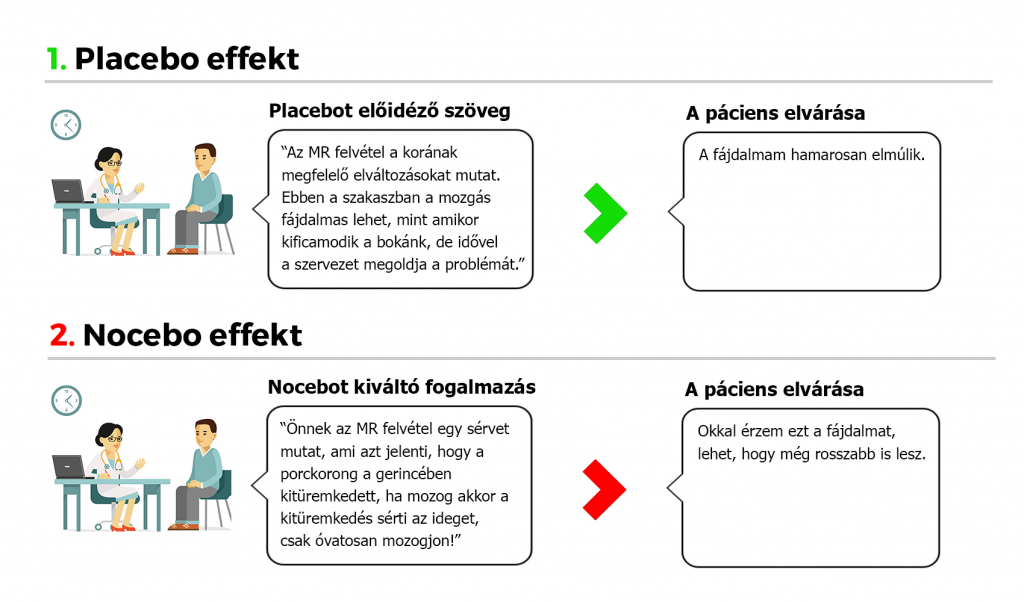
Nocebó hatás áldozatai, akik így érkeznek a rendelőbe:
- “Ahogy ülök érzem, hogy a gerincsérvem irritálja az ideget.”
- “Az ismerősöm szerint nem mozoghatok, mert gerincsérvem van.”
- “Instabilitást diagnosztizáltak és érzem, ahogy kotyog a gerincem és csúszkálnak a csigolyák.”
Mitől hatékony a kezelés és ezt hogyan befolyásolja a komunikáció?
Kétféleképpen hat egy kezelés:
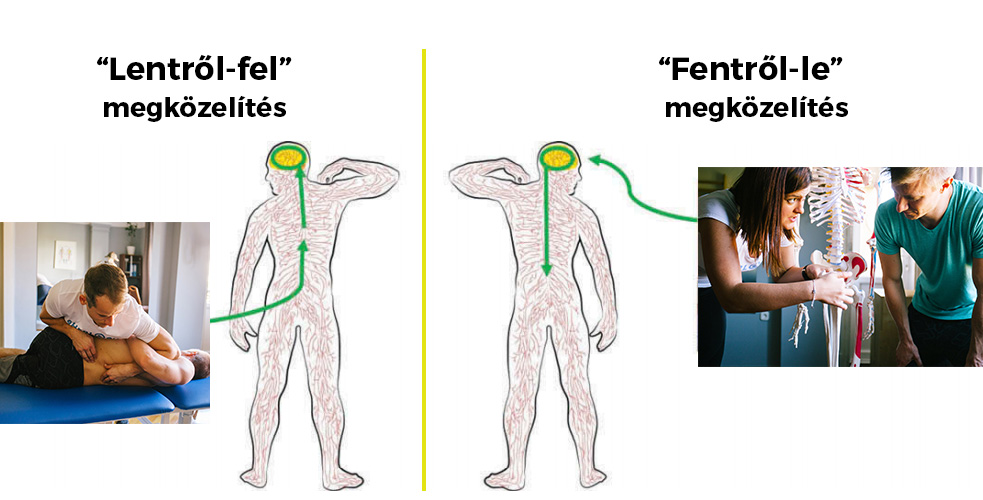
- “Lentről-fel” megközelítés: A manuális technikák (masszázs, manuálterápia) is idetartoznak. A terapeuta a szövetre hatva próbálja megváltoztatni a fájdalom megélését, vagyis a szöveten keresztül hat az agy fájdalomközpontjára.
- “Fentről-le” megközelítés: Magába foglalja a páciens gondolatait, hiedelmeit és fájdalomérzetét. Ilyenkor a terapeuta elmagyarázza a fájdalom neurofiziológiai és neurobiológiai folyamatait, ahelyett hogy a szöveti kezelésre fókuszálna.
Ebben az esetben a páciens “módosult tudata” idézi elő a gyógyulást.
Tévhit, hogy azért hatékonyak a manuális technikák, mert “helyretesszük” a csigolyát és feloldjuk az izomfeszültségeket.
Részben lehet igaz, viszont kevés bizonyíték van arra, hogy a manuálterápia hatékony lenne érzéstelenítés alatt. [4] Ez azért van így, mert kezelés során nem csak a szövetet kezeljük, hanem az agyat “manipuláljuk“. A páciens érzi, hogy oldódik az izom, ez a fejben elindít egy folyamatot és csökken a fájdalom. Érzéstelenítés alatt történtek kezelések esetében ez nem működik.
Fájdalom oktatás, mint terápia
Új módszer ahol “fentről-le” megközelítést alkalmazva, oktatjuk a pácienst fájdalmával kapcsolatban (Pain Education Therapy).
Többek közt elmagyarázzuk hogy:
- a csigolyák nem tudnak úgy csúszkálni, ahogy az a közhiedelemben él
- a fájdalom egy természetes reakciója a szervezetnek
- a discus problémák nem jelentik azt, hogy félbe kell hagyni bármilyen sportot, hobbit.
Egy 2016-os kísérlettel sikerült igazolni az oktatás hatékonyságát:
- Az egyik csoportban csak manuálterápia vagy gyógytorna volt.
- A másikban kiegészítették fájdalomoktatással is.
Sokkal hatékonyabbnak bizonyult a kezelés, ha kiegészítették a megfelelő és alapos felvilágosítással is. [5]
Így néz ki a gyógyulást segítő kommunikáció a gyakorlatban
Ne használd a következő mondatokat:
- Amik strukturális elváltozásokra utalnak: kopás, csigolya csúszás, elhasználódás.
- “Soha ne hajolj előre, légy nagyon óvatos, a derekad nagyon gyenge.”
- “Amíg nem erősítjük meg a stabilizáló izmaid, addig ne mozogj.”
- “Ahogy öregszel, egyre jobban elkopik a csigolyád, meg kell tanulnod együtt élni ezekkel a tünetekkel.”
Inkább így fogalmazz:
- “A derekad erősebb lesz, ha sokat mozogsz.”
- “Azért, mert fáj a hátad, nem jelenti azt, hogy a derekadban valami elszakadt, elmozdult és valamilyen szöveti károsodás történt. A derekad fájhat egyszerűen egy fenntartott testhelyzettől, fáradtságtól, stressztől stb.” (nem szabad katasztrofizálni).
- “Az MR leletek a korodnak megfelelő elváltozásokat mutatnak. Az elején a mozgás fájdalmas lehet akárcsak egy bokaficamnál, viszont mozgás hatására a szervezet helyreállítja problémát. Türelmesnek kell lenned, hogy a szükséges folyamatok végbemenjenek a szervezeteden.”
Források
[1] Webster BS, Bauer AZ, Choi Y, Cifuentes M, Pransky GS. Iatrogenic consequences of early magnetic resonance imaging in acute, work-related, disabling low back pain. Spine (Phila Pa 1976). 2013;38(22):1939-46.
[2] Webster BS, & Cifuentes M (2010). Relationship of early magnetic resonance imaging for work-related acute low back pain with disability and medical utilization outcomes.
[3] Graves JM, Fulton-Kehoe D, Jarvik JG, et al. Early imaging for acute low back pain: One-year health and disability outcomes among Washington State workers. Spine 2012;37:1617–27.
[4] Gordon R, Cremata E, Hawk C 2014 Guidelines for the practice and performance of manipulation under anesthesia. Chiropractic and Manual Therapies 22: 7–7.
[5] Louw A, Zimney K, Puentedura EJ, Diener I 2016 The efficacy of Therapeutic Neuroscience Education on musculoskeletal pain – An updated systematic review of the literature. Physiotherapy Theory and Practice.
[6] Benedetti F1, Lanotte M, Lopiano L, Colloca L. – When words are painful: unraveling the mechanisms of the nocebo effect.
[7] Regine Klinger,a,* Maxie Blasini,b Julia Schmitz,a and Luana Collocab,c,d – Nocebo effects in clinical studies: hints for pain therapy

